דום נשימה בשינה הוא מצב שבו דרכי הנשימה מצטמצמות/נסגרות במהלך השינה וגורמות לדום נשימה, רגעים קצרים ללא נשימה. הפרעות חוזרות ונשנות אלה גורמות לאיכות שינה ירודה, מה שמוביל לעייפות בעת היקיצה (waking). אנשים רבים עם דום נשימה חסימתי בשינה אינם מודעים לכך שיש להם את זה.
יש אנשים שיש להם מצב פחות נפוץ שנקרא דום נשימה מרכזי בשינה. זה קורה כאשר המוח לא תמיד שולח את האותות הדרושים לנשום במהלך השינה, גרימת סימנים ותסמינים דומים דום נשימה חסימתי בשינה. שני הסוגים של דום נשימה בשינה חולקים תסמינים, בדיקות אבחון וצרכי ניהול.
עובדות מרכזיות
- דום נשימה בשינה הוא מצב שכיח שהופך נפוץ יותר.
- אנשים עם דום נשימה בשינה חווים לעתים קרובות ישנוניות במהלך היום, עצבנות, שכחה, חוסר ריכוז וירידה בערנות עקב הפרעות שינה.
- דום נשימה בשינה קשור להתפתחות לחץ דם גבוה, שבץ, מחלת עורקים כליליים, אי ספיקת לב, הפרעות בקצב הלב וקושי לשלוט ברמות הסוכר בדם.
- לתאונות דרכים יש סיכוי כפול לפחות לקרות כאשר אנשים עם דום נשימה בשינה נמצאים מאחורי ההגה. כאשר ההפרעה מטופלת, סיכון מוגבר זה נעלם.
כיצד דום נשימה בשינה משפיע על גופך?
דום נשימה בשינה מתרחש כאשר השרירים והרקמות הרכות בחלק האחורי של הגרון נרגעים יותר מדי וקורסים בזמן השינה. זה מאפשר לרקמות הרכות וללשון לחסום את דרכי הנשימה ואת הנשימה. כאשר רמת החמצן בדם שלכם מתחילה לרדת, המוח שלכם מאותת לכם להתעורר לזמן קצר ולהתחיל לנשום שוב. המחזור הזה מתרחש שוב ושוב במהלך הלילה – לעתים קרובות אתם אפילו לא מבינים שהוא קורה.
דום נשימה בשינה עלול להשפיע לרעה על בריאותכם ורווחתכם, כולל ישנוניות במהלך היום, שכחה ועצבנות. אנשים עם דום נשימה בשינה מרגישים לעתים קרובות כאילו הם לא ישנו כלל, גם אם הם ישנים במשך שבע עד תשע השעות המומלצות בכל לילה. הסיבה לכך היא כי התעוררות לעתים קרובות כל כך מונע שינה באיכות גבוהה. מניעת שינה הנגרמת מדום נשימה בשינה עלולה להוביל לקשיי ריכוז, זיכרון, מצב רוח וצלילות מחשבתית. ילדים עם דום נשימה בשינה עשויים להציג תסמינים של היפראקטיביות במקום ישנוניות.
ישנן השלכות פוטנציאליות חמורות לדום נשימה בשינה לא מאובחן או לא מטופל. מלבד הפיכת השינה קשה, זה יכול להוביל ללחץ דם גבוה, מחלות לב, שבץ, סוכרת ולגרום למוות מוקדם.
מי נמצא בסיכון?
כל דבר שמצמצם את דרכי הנשימה גורם לסיכון גבוה יותר לדום נשימה בשינה. אתה יכול לרשת גרון קטן באופן טבעי, אדנואידים מוגדלים או שקדים. גורם הסיכון השכיח ביותר הוא השמנת יתר מכיוון שרקמת השומן במעבר הנשימה מפחיתה את מרחב מעבר האוויר. זה מקל על מעבר הנשימה שלך לקרוס בזמן שאתה ישן. עם זאת, אנשים שאינם סובלים מעודף משקל יכולים לסבול מדום נשימה בשינה.
דום נשימה בשינה אצל מבוגרים הופך תכוף יותר ככל שאתה מזדקן, החל מהבגרות הצעירה ועד שאתה בשנות ה -60 וה -70 שלך. כמו כן, נמצא כי דום נשימה בשינה שכיח פי שניים עד שלושה בקרב גברים מאשר נשים לפני גיל המעבר. לנשים לאחר גיל המעבר יש סיכון דומה לדום נשימה חסימתי בשינה כמו לגברים.
הסימנים והתסמינים של דום נשימה בשינה
סימנים ותסמינים של דום נשימה בשינה שונים בין אנשים. הנפוצים ביותר הם:
- נחירות: נחירות הן סימפטום נפוץ של דום נשימה בשינה, אך לא כל הנוחרים סובלים מדום נשימה בשינה. נחירות יכולות לבוא וללכת לאורך כל הלילה והן חזקות מספיק כדי להפריע לאחרים הישנים בקרבת מקום.
- ישנוניות בשעות היום: אם אתם לא ישנים שינה איכותית בלילה, אתם עלולים לנמנם בעבודה או אפילו להירדם מאחורי ההגה.
- הפסקות נשימה: אנשים עם דום נשימה בשינה מתעוררים פתאום עם תנועות גוף קופצניות לאחר הפסקות נשימה אלה, לעתים קרובות מתנשפים ונחנקים. אם אתה חולק מיטה עם מישהו, הוא עשוי להבחין ברעשים ובתנועות אלה.
- קשיים בזיכרון ובריכוז
- מצב רוח יוצא דופן או עצבנות
- לעתים קרובות מתעורר להשתין בלילה
- כאבי ראש בבוקר
- יובש בפה
כיצד מאבחנים דום נשימה בשינה?
אם אתה או אדם אהוב חושדים כי ייתכן שיש לך דום נשימה בשינה, הרופא שלך ירצה לדעת על הרגלי השינה והבריאות שלך. הם ישאלו כמה שעות שינה אתם ישנים, כמה זמן לוקח להירדם והאם אתם הולכים מתוך שינה או מדברים תוך כדי שינה. התרופות שלך ייבדקו עבור ההשפעות שלהם על השינה. הם עשויים גם לשאול על ההיסטוריה המשפחתית שלך, כי דום נשימה בשינה פועל במשפחות. במהלך בדיקה גופנית, הם יחפשו כל דבר שהופך את דרכי האוויר העליונות שלך צר יותר, כגון שקדים מוגדלים או לסת משוכה לאחור.
אם הרופא שלך חושב דום נשימה בשינה הוא סביר, ייתכן שתצטרך מחקר שינה בבית או במרכז שינה. מחקר שינה מנטר ומתעד את רמות הנשימה, קצב הלב והחמצן במהלך הלילה. לא משנה אם היא הושלמה בבית או במעבדת שינה, בדיקה לא פולשנית זו תשתמש בחיישנים המחוברים לראש ולגוף המחוברים בחוטים ארוכים למחשב. התוצאות, אשר עשויות לכלול מדידת פעילות הלב, הריאות, המוח, דפוסי נשימה, תנועות ידיים ורגליים ורמות חמצן בזמן השינה יסייעו לרופא שלך לבצע אבחנה של דום נשימה בשינה. מחקר שינה שהושלם במרכז שינה יספק לרופא שלך מידע רב יותר ממה שניתן לאסוף בעת שימוש בבדיקת דום נשימה בשינה ניידת בבית.
טיפול וניהול דום נשימה בשינה
כיצד מטפלים בדום נשימה בשינה
ישנן מספר דרכים לטפל בדום נשימה בשינה. לא משנה באיזה טיפול תבחרו, הרופא שלכם עשוי לרצות שתבצעו מחקר שינה עוקב כדי לוודא שדום נשימה בשינה נמצא תחת שליטה.
לחץ חיובי מתמשך בדרכי הנשימה (CPAP): CPAP מספק לחץ אוויר כדי לשמור על דרכי נשימה פתוחות במהלך השינה. אתם עוטים מסכה שמתאימה לנחיריים, מעל האף ו/או מעל הפה. מכיוון ש- CPAP עובד כל כך טוב, לעתים קרובות זהו הטיפול הראשון שהרופא שלך יבקש ממך לנסות. יש להשתמש בו כל לילה לטיפול הטוב ביותר.
מכשירים אוראליים: מכשירים אוראליים הם מכשירים דנטליים שפותחים את הגרון על ידי הבאת הלסת קדימה בזמן השינה. מכשירים אלה יעילים ביותר לטיפול בדום נשימה קל עד בינוני בשינה.
ניתוח: אם אפשרויות טיפול אחרות אינן מתאימות לך, ייתכן שיינתנו לך אפשרויות כירורגיות. ניתוח דום נשימה בשינה מפחית את הרקמה בחלק האחורי של הגרון, מושך את הלשון קדימה ומחדיר ממריץ עצבי כדי לפתוח את דרכי הנשימה שלך, כך שתוכל לנשום ביתר קלות בזמן השינה. אתה יכול גם להיחשב לניתוח להסרת שקדים או אדנואידים אם הם חוסמים את דרכי הנשימה שלך.
שינויים באורח החיים: הרופא שלך לעתים קרובות ימליץ לך לבצע כמה שינויים באורח החיים יחד עם טיפולים אחרים.
- לרדת במשקל: לאבד רק 10% ממשקל הגוף שלך יכול לשפר את דום נשימה בשינה. לפעמים ירידה במשקל עשויה אפילו לרפא דום נשימה בשינה.
- הימנע אלכוהול ותרופות הרגעה: הרופא שלך עשוי להמליץ לך להפסיק לשתות אלכוהול לפחות ארבע שעות לפני השינה ולהימנע תרופות הרגעה כגון כדורי שינה.
- להפסיק לעשן: זה עשוי לשפר את דום נשימה בשינה שלך כי עשן סיגריות יכול לגרום דלקת כי מצמצם את דרכי הנשימה שלך.
- אל תישנו על הגב: שינה על הגב עלולה להחמיר את דום הנשימה בשינה. השתמשו בכרית כדי לכפות שינה על הצד.
ניהול דום נשימה בשינה
אם יש לך דום נשימה בשינה, אתה והרופא שלך ירצו לעבוד יחד כדי לקבוע שינויים באורח החיים שאתה צריך לעשות כדי לנהל את המצב שלך. לאחר שתתחיל בטיפול, תרגיש ערני יותר ופחות ישנוני במהלך היום. בן זוגך למיטה צריך להבחין בנחירות ובהתנשפויות מופחתות או מבוטלות במהלך הלילה.
חשוב להשתמש ב- CPAP או במכשיר אוראלי בכל פעם שאתה ישן, אך ייתכן שייקח לך זמן להסתגל. אם אתה מתקשה להתרגל ל- CPAP שלך, או אם אתה עדיין סובל מתסמינים לאחר הטיפול, פנה לרופא שלך. ישנם סוגים רבים של מסכות וזה עשוי לקחת כמה ניסיונות שונים כדי למצוא את המתאים ביותר עבורך.
אם אתה משתמש ב- CPAP לטיפול בדום נשימה בשינה, עליך לנקות את המכשיר באופן קבוע ולהחליף את החומרים המתכלים. מכשירי CPAP רבים מאחסנים מידע על מידת פעולתם. בקר אצל הרופא שלך באופן קבוע כדי לסקור את המידע במכשיר ה- CPAP שלך כדי לוודא שהוא פועל היטב. אם אתם משתמשים במכשיר אוראלי, שמרו על ניקיונו והמשיכו במעקב אצל מומחה שינה ורופא שיניים, שכן הוא עלול לגרום לשיניים שלכם לזוז.
בדיקת שינה מעקב עשויה להידרש לאחר הניתוח כדי להעריך את השיפור בדום נשימה בשינה. מחקר שינה חוזר עשוי להיות נחוץ גם עם שינויים במשקל. דום נשימה בשינה עשוי לחזור עקב רקמת צלקת או הרפיית שרירים, ולכן ניטור שוטף של תסמיני השינה חשוב.
טיפול ביתי בחמצן לדום נשימה בשינה
אם ספק שירותי בריאות חושד שיש לך דום נשימה בשינה, סביר להניח שהוא ישלח אותך לבדיקת שינה במעבדת שינה כדי לאשר את האבחנה, אם כי לפעמים ניתן להשלים את המחקר בביתך. בגלל OSA יכול לגרום לרמות החמצן שלך לרדת בזמן שאתה ישן (מצב שנקרא היפוקסמיה, או היפוקסיה), הרופא שלך עשוי לרשום חמצן משלים לשימוש בזמן שאתה ישן. טיפול בחמצן משמש לעתים קרובות עבור חולים שאינם מנומנמים (מנומנמים) או שאינם תואמים CPAP.
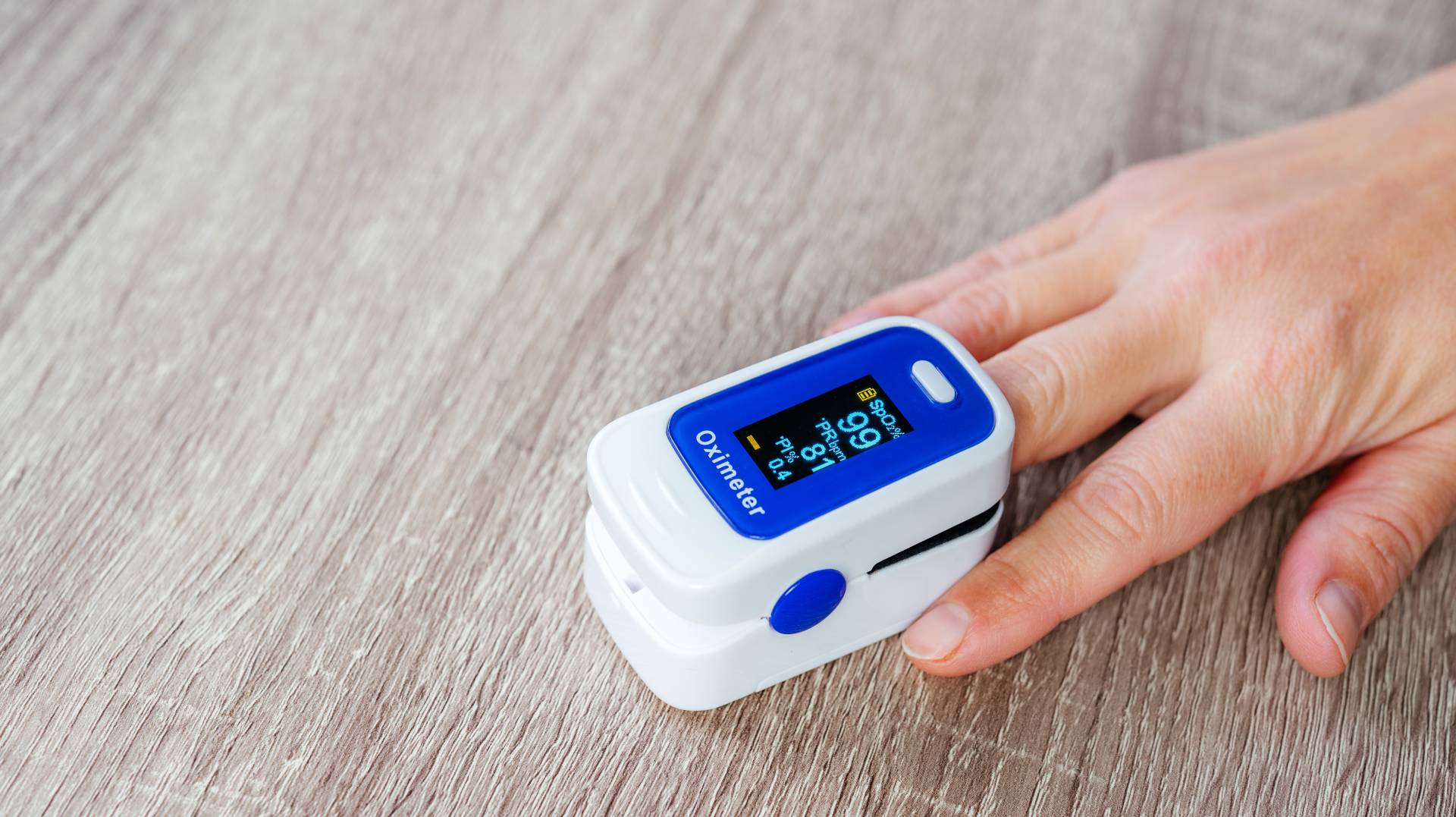
אוקסימטריית לילה משמשת לעתים קרובות לניטור רמות החמצן, וקצב הדופק נמדד באמצעות חיישן קצה האצבע. היפוקסמיה, מאובחנת אם רמות החמצן יורדות מתחת ל-92% במשך יותר מ-5 דקות.
בעוד שההיגיון מאחורי טיפול בחמצן עשוי להיראות מבוסס, הוא אינו משפר את הסימפטומים האחרים של OSA, כגון שימור פחמן דו חמצני ושינה מקוטעת.
הסיבה לכך היא דום נשימה חסימתי בשינה הוא לעתים קרובות בשל קריסת הרקמות של דרכי הנשימה העליונות. אם הגרון סגור חלקית או מלאה, זה לא משנה כמה חמצן מועבר דרך צינורית האף, זה עדיין לא יכול להגיע לריאות.
CPAP מחולל חמצן
מכיוון ש-OSA קשור ללחץ דם גבוה, חוקרים בדקו את התפקיד של תוספת חמצן בנוסף ל-CPAP.
מחקר שפורסם בשנת 2019 ביקש לבסס את התפקיד של היפוקסיה לסירוגין (מצב של חמצן נמוך ברקמות) בבוקר לחץ דם גבוה (יתר לחץ דם) הנפוץ אצל אנשים עם OSA. הם מצאו כי תוספת חמצן ביטלה למעשה את העלייה האופיינית בלחץ הדם בבוקר, אך לא טיפלה בתסמינים אחרים של OSA, כגון קצב לב בבוקר או ישנוניות במהלך היום.
הם הגיעו למסקנה כי יתר לחץ דם הקשור OSA הוא תוצאה של היפוקסיה ולא הפרעה לישון.
מחולל חמצן לדום נשימה בשינה עם COPD
במצבים מסוימים, שימוש בחמצן לטיפול בדום נשימה בשינה עלול להיות מסוכן. אצל אנשים עם מחלת ריאות חסימתית כרונית בלבד (COPD), כגון אמפיזמה, חמצן הוכח כמועיל. עם זאת, כאשר COPD מתרחשת לצד דום נשימה חסימתי בשינה, מתקבלת תמונה שונה.
במה שמכונה "תסמונת החפיפה", השימוש בחמצן בלילה ללא טיפול CPAP או BIPAP יכול למעשה לגרום לנשימת הלילה שלך להחמיר.
רמות הפחמן הדו-חמצני שלך עשויות לעלות, מה שעלול לגרום לכאבי ראש בבוקר או בלבול. לכן, חשוב שתטפל בדום נשימה בשינה כך שיהיה בטוח להשתמש בחמצן ל- COPD.
תסמונת חפיפה עושה את זה חשוב במיוחד עבור אנשים עם COPD יש בדיקת שינה אם דום נשימה בשינה חשוד.
ניתן להוסיף טיפול בחמצן ל- CPAP או לטיפול דו-שכבתי אם רמות החמצן נשארות נמוכות במהלך הלילה עבור אנשים שריאותיהם אינן מסוגלות להפיק מספיק חמצן גם כאשר נתיב האוויר נשאר פתוח.